Так как Эпидуральная анестезия становится Спинальная анестезия назначенный. Это одна из процедур регионарной анестезии.
Что такое эпидуральная анестезия?
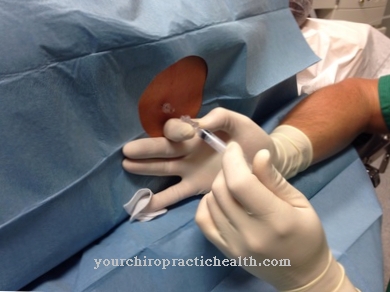
Эпидуральная анестезия (КПК) также как эпидуральный (EDA) известный. Имеется в виду региональная анестезия вблизи спинного мозга. Эта процедура блокирует передачу сигналов, таких как боль, к спиральным нервам. Спиральные нервы берут начало в спинном мозге и располагаются в межпозвонковых отверстиях.
Чтобы вызвать анестезию спинного мозга, лечащий врач вводит анестетик местного действия в эпидуральное пространство, которое является частью позвоночного канала. В отличие от общей анестезии, эпидуральная анестезия снимает боль только локально. В принципе, эпидуральное пространство можно проколоть во многих местах. Однако самая безопасная часть тела считается средней частью поясничного отдела. Здесь риск травмы спинного мозга самый низкий.
Функция, эффект и цели
Эпидуральная анестезия используется в различных медицинских целях. Он считается проверенным методом местной анестезии во время родов и обеспечивает эффективное обезболивание. Также его применяют для устранения боли при кесаревом сечении. Эпидуральная анестезия также может использоваться при хирургических вмешательствах в области таза, а также на ногах и ступнях. Дальнейшие области применения - снятие боли после несчастных случаев, послеоперационное лечение боли и лечение хронической боли или боли опухоли.
Одним из преимуществ эпидуральной анестезии является то, что ее можно использовать длительное время. Таким образом, обезболивающие можно многократно вводить в эпидуральное пространство через катетер. Эпидуральное пространство также называется эпидуральным пространством и является частью позвоночного канала. Внутри эпидурального пространства находятся спиральные нервы, которые блокируются введенным анестетиком. Таким образом можно предотвратить передачу боли. После инъекции местный анестетик распределяется в эпидуральном пространстве и проникает в межпозвонковые отверстия. Поскольку анестетик должен пройти через соединительнотканный слой кожи спинного мозга, чтобы быть эффективным, для его полного обезболивания требуется около 20–30 минут.
В отличие от спиральной анестезии, эпидуральная анестезия также может использоваться для выборочного обезболивания отдельных участков в области живота или груди. Однако возможно сочетание обоих методов оглушения. В случае обширных операций на брюшной полости обычно используется комбинация с общей анестезией, чтобы сделать процедуру более щадящей.
Перед эпидуральной анестезией необходимо исключить любое нарушение свертываемости крови пациента. По этой причине пациенту нельзя принимать перед процедурой какие-либо препараты, которые препятствуют свертыванию крови. К ним относятся кумарины, такие как маркумар, клопидогрель и ацетилсалициловая кислота. Кроме того, за шесть часов до эпидуральной анестезии пациент не должен употреблять твердую пищу. За два часа до процедуры также нельзя пить напитки.
Эпидуральная анестезия начинается с дезинфекции и обезболивания места прокола. Чтобы применить анестезию, анестезиолог с помощью иглы делает прокол между позвонками, который выходит в эпидуральное пространство. Пункция обычно проводится между 3 и 4 поясничными позвонками. Возможен также прокол между 2-м и 3-м поясничными позвонками. Через иглу вводится тонкий перидуральный катетер. Во время процедуры можно вводить дополнительные обезболивающие через катетеры.
После того, как катетер прибывает в пункт назначения, врач снова удаляет иглу. Чтобы пластиковый катетер не скользил, его фиксируют повязкой. Для подтверждения правильного положения вводится пробная доза анальгетиков. Анестезия сначала становится заметной через ощущение тепла, а затем наступает онемение. Анестетики, которые используются при эпидуральной анестезии, включают: а. Ропивакаин и бупивакаин.
В рамках послеоперационной терапии боли пациенту вводят местный анестетик в низкой дозе. Это не влияет на мышцы.Таким образом, пациент может продолжать двигаться, не чувствуя боли.
Здесь вы можете найти свое лекарство
➔ Лекарства от болиРиски, побочные эффекты и опасности
Эпидуральная анестезия считается относительно безопасной процедурой. При правильном использовании осложнения возникают редко. Риск также зависит от типа и количества употребляемых наркотиков. Эти препараты могут по-разному влиять на сердце и кровообращение.
Возможный нежелательный побочный эффект - падение артериального давления во время эпидуральной анестезии, однако анестезиолог готовится к этой ситуации соответствующим образом и противодействует ей с помощью лекарств. Также возможны одышка и учащение пульса.
Прокол тоже может вызвать осложнения. К ним относятся синяки в результате травмы вены, повреждение твердой мозговой оболочки (внешнего слоя головного мозга), из-за которой теряется нервная вода, головная боль, боль в спине или инфекция. Катетер тоже можно оторвать, но обычно это не имеет последствий. Повреждение нервов при эпидуральной анестезии случается очень редко. Это предотвращает прокол спинного мозга иглой и катетером. До сих пор необратимые повреждения нервов наблюдались только в единичных случаях. Еще один возможный побочный эффект - аллергические реакции на применяемое наркотическое средство. Однако они также встречаются очень редко.
Также есть противопоказания, говорящие против эпидуральной анестезии. К ним относятся инфекции в месте инъекции, неврологические заболевания, нарушения свертываемости крови, сужение позвоночного канала или шок. Относительные противопоказания - местные заболевания позвоночника, такие как воспаление суставов, остеопороз (потеря костной массы), грыжа межпозвоночного диска, деформации позвоночника, дефицит объема и заражение крови (сепсис). Кроме того, для этой формы анестезии абсолютно необходимо согласие пациента.










.jpg)

