Гормон паращитовидной железы или. паратирин образуется в паращитовидных железах. Гормон играет важную роль в регулировании баланса кальция и фосфата.
Что такое гормон паращитовидной железы?
Паратиреоидный гормон (паратирин, ПТГ) - это линейный полипептидный гормон, образованный паращитовидными железами (glandulae parathyreoideae, эпителиальные тельца), который состоит в общей сложности из 84 аминокислот.
Взаимодействуя с витамином D и его прямым антагонистом кальцитонином, образующимся в щитовидной железе, гормон регулирует кальциево-фосфатный баланс в организме человека. В здоровом состоянии эталонное значение в крови составляет от 11 до 67 нг / л.
Производство, образование и производство
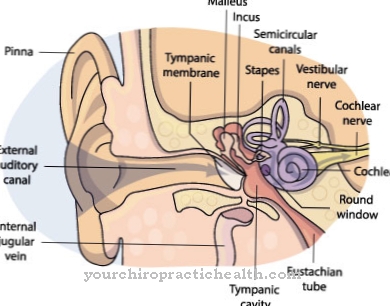
Гормон паращитовидной железы производится и секретируется (высвобождается) паращитовидными железами. Паращитовидные железы - это четыре маленьких, размером примерно с чечевицу, которые расположены парами слева и справа от щитовидной железы.
Пептидный гормон синтезируется в основных вырабатывающих гормоны клетках эпителиальных телец и выделяется непосредственно в кровь из-за отсутствия независимых протоков (эндокринная секреция). Первоначально гормон образуется в виде предшественника (препрогормона), состоящего из 115 аминокислот на мембраносвязанных рибосомах. Рибосомы - это частицы, богатые РНК, на которых в клетках происходит синтез белка.
В этом случае аминоконцевая последовательность является котрансляционной, т.е. ЧАС. при трансляции мРНК в аминокислотную последовательность. Другой предварительный этап создается из 90 аминокислот (пропаратиреоидный гормон), которые обрабатываются в аппарате Гольджи (белок-модифицирующая клеточная органелла) с образованием готового паратироидного гормона.
Функция, эффект и свойства
Гормон паращитовидной железы вместе с витамином D (кальцитриолом) и гормоном щитовидной железы кальцитонином регулируют уровни кальция и фосфата в крови. Уровень кальция в крови определяется с помощью специфических рецепторов на мембране клеток паращитовидной железы (так называемые рецепторы кальция, связанные с G-белком).
Снижение концентрации кальция в крови стимулирует образование и высвобождение паратироидного гормона в паращитовидных железах, в то время как повышенный уровень кальция в крови подавляет секрецию (отрицательная обратная связь). Соответственно, например, гипокальциемия (низкий уровень кальция) формирует стимул для высвобождения паратироидного гормона. Прямые и косвенные эффекты гормона заставляют аденилатциклазу (фермент) в костях и почках стимулировать несвязанную концентрацию свободного кальция в крови.
Остеокласты костей и реабсорбция кальция в почках (снижение выведения через почки с мочой) напрямую стимулируются. Кроме того, концентрация фосфатов в крови снижается за счет увеличения выведения через почки (ингибирование реабсорбции). Чтобы предотвратить деминерализацию кости, синтез витамина D или кальцитриола стимулируется параллельно за счет сниженного таким образом уровня фосфата (гипофосфатемия).
Кальцитриол способствует реминерализации костей за счет увеличения абсорбции кальция в тонком кишечнике. В то же время, повышенная концентрация кальция в крови препятствует высвобождению паратироидных гормонов. Кальцитонин выполняет аналогичную функцию: он высвобождается при повышении уровня кальция и способствует включению кальция в кости, в то же время подавляя активность остеокластов.
Постоянная стимуляция остеокластов приводит к постепенной потере костной массы. Поэтому, например, вторичный гиперпаратиреоз (гиперпродукция паратироидного гормона) связан с остеопорозом в пожилом возрасте. Фрагмент паратиреоидного гормона (состоящий из аминокислот с 1 по 34) используется в терапевтических целях в качестве лекарственного средства, стимулирующего образование костей.
Болезни, недуги и расстройства
В целом нарушения метаболизма паратироидных гормонов делятся на так называемые гиперпаратироидизмы (избыточная функция паращитовидных желез) и гипопаратиреоз (недостаточная функция паращитовидных желез). При гиперпаратиреозе образуется и секретируется больше гормона паращитовидной железы.
Повышена концентрация гормонов в крови. Если гиперфункция может быть связана с поражением самих паращитовидных желез, это указывает на первичный гиперпаратиреоз. Обычно это вызвано доброкачественными (гормональные аденомы паращитовидных желез), в очень редких случаях - злокачественными опухолями (карциномы паращитовидных желез).
Кроме того, гиперфункция паращитовидных желез в связи с заболеваниями почек, печени или кишечника, а также витамин D или. Возникает дефицит кальция (вторичный гиперпаратиреоз). Недостаток витамина D или кальция приводит к снижению уровня кальция в крови, что, в свою очередь, стимулирует синтез паращитовидных гормонов в паращитовидных железах. При длительном низком уровне кальция, который также может проявляться в результате почечной недостаточности (почечной слабости), паращитовидные железы постоянно синтезируют больше паратироидного гормона.
В долгосрочной перспективе это перепроизводство может привести к гиперплазии паращитовидных желез (разрастание ткани в паращитовидных железах), что, в свою очередь, связано с явным первичным гиперпаратиреозом. С другой стороны, при гипопаратиреозе снижается выработка и высвобождение паратироидного гормона, а концентрация паратироидного гормона в крови снижается. Если паращитовидные железы не реагируют повышенным выбросом паратироидного гормона, несмотря на низкую концентрацию кальция, это обычно может быть связано с нарушением функции паращитовидных желез (первичный гипопаратиреоз).
Первичный гипопаратиреоз часто вызывается аутоиммунными заболеваниями (включая саркоид) или частичным удалением ткани из паращитовидных желез (удаление эпителиальных клеток или паратиреоидэктомия). В некоторых случаях паращитовидные железы также повреждаются во время операции на щитовидной железе.
Прогрессирующие (запущенные) опухоли, а также сверхактивная щитовидная железа могут вызывать гиперкальциемию (постоянно повышенный уровень кальция), что, в свою очередь, связано со снижением концентрации гормона паращитовидной железы. Передозировка витамина D также приводит к снижению выброса паратироидного гормона в кровь.

.jpg)



.jpg)






.jpg)
.jpg)