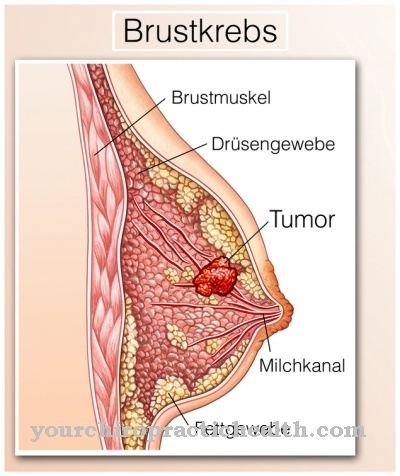
Колоректальный рак является третьим по частоте диагностированием рака у мужчин и женщин в США.
Но в последние годы новые достижения в области раннего выявления и лечения колоректального рака (также называемого раком толстой кишки) показывают многообещающее будущее для пациентов и их семей.
Эксперты предоставляют обзор того, чего вы можете ожидать в области лечения колоректального рака.
Раннее обнаружение
По данным Американского онкологического общества, смертность от колоректального рака снижается на протяжении десятилетий. Помимо новых и улучшенных методов лечения рака толстой кишки, серьезной причиной для этого является раннее обнаружение.
Метастатический рак толстой кишки на поздней стадии или рак, который распространился на другие части тела, лечить гораздо труднее.
Люди с диагнозом рака 4 стадии имеют 5-летнюю относительную выживаемость около 14 процентов, что означает, что 14 из 100 человек с раком толстой кишки 4 стадии все еще живы через 5 лет.
Для сравнения, у людей с раком 1 стадии 5-летняя относительная выживаемость составляет около 90 процентов.
Сегодня существует ряд тестов, которые могут помочь обнаружить ранние признаки рака толстой кишки или даже предрасположенность к его развитию.
Регулярный скрининг
Регулярные осмотры - это ключ к выявлению рака толстой кишки на ранней стадии. Типы скрининговых тестов:
- виртуальная колоноскопия
- гибкая ректороманоскопия
- анализ кала на скрытую кровь
- иммунохимический тест кала (FIT)
- колоноскопия
Обычно рекомендуется начинать скрининг на рак толстой кишки в 50 лет, если у вас средний риск рака толстой кишки.
Но если у вас есть семейный анамнез рака толстой кишки или другие признаки, указывающие на более высокий риск этого заболевания, ваш врач может порекомендовать более частые обследования, начиная с более раннего возраста. Вы можете поговорить со своим врачом о том, когда начинать обследование на рак толстой кишки.
Обследования на рак толстой кишки важны, потому что они позволяют врачам заглянуть внутрь вашей толстой кишки, чтобы увидеть, как дела.
Американский колледж врачей рекомендует проводить анализ кала на скрытую кровь каждые 2 года, колоноскопию каждые 10 лет или ректороманоскопию каждые 10 лет плюс FIT каждые 2 года, если ваш риск CRC превышает 3%. Попробуйте этот калькулятор рисков, чтобы определить свой собственный уровень риска.
Если во время колоноскопии врач обнаружит полипы или аномальные новообразования внутри толстой кишки, он может удалить их, чтобы проверить, злокачественны ли они.
Если рак обнаружен на ранней стадии, есть больше шансов остановить рост рака до того, как он станет метастатическим.
ДНК-тестирование
Примерно от 5 до 10 процентов случаев рака толстой кишки являются результатом генетической мутации, передаваемой от родителей к детям.
Доступны тесты ДНК, которые могут помочь врачам узнать, есть ли у вас повышенный риск развития рака толстой кишки.
Это тестирование включает в себя взятие образца ткани из крови, полипа или опухоли, если вам уже поставили диагноз рака толстой кишки.
Минимально инвазивная хирургия
Хирургические методы лечения рака толстой кишки продолжали развиваться в последние пару десятилетий, так как хирурги разработали новые методы и узнали больше о том, что следует удалять.
Например, исследования показывают, что удаление достаточного количества лимфатических узлов во время операции по поводу колоректального рака помогает повысить вероятность успешного исхода.
Последние достижения в области малоинвазивной хирургии для удаления полипов или раковых тканей означают, что пациенты испытывают меньше боли и более короткий период восстановления, в то время как хирурги получают большую точность.
Примером может служить лапароскопическая операция: ваш хирург делает несколько небольших разрезов в брюшной полости, через которые он вводит небольшую камеру и хирургические инструменты.
Сегодня роботизированная хирургия используется даже при хирургии колоректального рака. Это предполагает использование роботизированных рук для выполнения операции. Этот новый метод все еще изучается на предмет его эффективности.
«Многие пациенты теперь отправляются домой через 1-2 дня, по сравнению с 5-10 днями 20 лет назад [при минимально инвазивной хирургии]», - говорит доктор Конор Делани, председатель Института болезней пищеварительной системы и хирургии клиники Кливленда.
«Нет никаких недостатков, но эта минимально инвазивная операция требует опытного хирурга и хорошо обученной хирургической бригады», - говорит он.
Таргетная терапия
В последние годы таргетная терапия используется вместе с химиотерапией или вместо нее.
В отличие от химиопрепаратов, которые разрушают как злокачественную ткань, так и здоровую окружающую ткань, лекарственные средства таргетной терапии лечат только раковые клетки.
Кроме того, они обычно предназначены для людей с запущенным раком толстой кишки.
Исследователи все еще изучают преимущества лекарств для таргетной терапии, поскольку они подходят не всем. Они также могут быть очень дорогими и вызывать собственный набор побочных эффектов.
Ваш врач-онколог должен поговорить с вами о потенциальных преимуществах и недостатках использования лекарств для таргетной терапии. Сегодняшние широко используются:
- бевацизумаб (Авастин)
- цетуксимаб (Эрбитукс)
- панитумумаб (Вектибикс)
- рамуцирумаб (Цирамза)
- регорафениб (Стиварга)
- зив-афлиберцепт (Залтрап)
Иммунотерапия
Возможно, самая последняя инновация в лечении рака толстой кишки связана с иммунотерапией, которая использует иммунную систему вашего организма для борьбы с раком.
Например, разрабатывается вакцина против рака толстой кишки для усиления реакции иммунной системы на рак. Но большинство иммунотерапевтических препаратов от рака толстой кишки все еще проходят клинические испытания.
А что касается того, что будет дальше в лечении рака толстой кишки, доктор Майкл Кейн, медицинский директор Community Oncology для Atlantic Health System и основатель Atlantic Medical Oncology, говорит, что предстоит еще много работы, но будущее выглядит многообещающим.
«Секвенирование генома человека начало давать большие надежды для более ранней диагностики и более целенаправленного лечения многих типов злокачественных новообразований, включая рак толстой кишки», - говорит Кейн.
По словам Кейна, есть также потенциал использования генетического тестирования зародышевой линии для увеличения числа ранее поставленных диагнозов и, таким образом, улучшения показателей излечения.
Этот тип тестирования проводится на доброкачественных клетках, чтобы узнать, есть ли у кого-то генная мутация, которая может увеличить риск развития рака или других заболеваний.
Кроме того, Кейн говорит, что прогресс в подходах к лечению помогает максимизировать результаты лечения и минимизировать побочные эффекты.
«Секвенирование опухолей прямой и толстой кишки нового поколения обещает возможность подобрать индивидуальному пациенту особый« коктейль »лечения, который может привести к повышению эффективности и минимизировать нежелательные токсические эффекты», - говорит Кейн.
Кейн подчеркивает, что нам необходимо поощрять разработку дополнительных испытаний лекарств для расширения подходов к лечению.



.jpg)








.jpg)

.jpg)