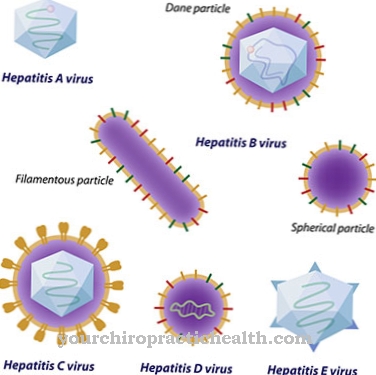
Болезнь Вильсона это генетическая болезнь накопления меди, основанная на генетическом дефекте. Медь больше не может регулярно выводиться из организма, отложения наносят серьезный ущерб. В основном поражаются печень, глаза и мозг. Если ее не лечить, болезнь Вильсона смертельна.
Что такое болезнь Вильсона?

© Юлия Фурман - stock.adobe.com
Болезнь Вильсона это относительно редкое наследственное заболевание обмена веществ, известное также под названиями «болезнь накопления меди», «болезнь Вильсона» или «вестфальский псевдосклероз». Болезнь Вильсона была названа в честь британского невролога Сэмюэля А. К. Уилсона (1878-1937).
Одна или несколько генных мутаций нарушают метаболизм меди в печени пострадавших. Поглощенная медь не удаляется естественным путем, она связывается и откладывается в организме.
Течение болезни характеризуется множеством симптомов, которые в основном проявляются в поражении печени и неврологических отклонениях. Частота генетического дефекта составляет около 1: 30 000.
причины
Причина Болезнь Вильсона происходит из-за генетического дефекта на 13-й хромосоме. Так называемый «ген Вильсона» наследуется по аутосомно-рецессивному типу, при котором отец и / или мать сами не обязательно болеют, а являются лишь носителями дефектной генетической структуры.
Болезнь Вильсона чаще встречается в родственных браках. Если вы заболели болезнью Вильсона, это означает нарушение метаболизма меди, поскольку нарушается транспортный путь меди от печени к желчи. Избыток меди абсорбируется с ежедневной пищей, а избыток меди не может переноситься клетками печени в желчь и выводиться с калом, а откладывается в печени.
Там он вызывает воспалительные реакции, которые могут привести к циррозу печени. Кроме того, отложенная медь попадает в организм из печени. Печень, роговица глаза, мозг и центральная нервная система в основном страдают от отложений меди. Избыточный уровень меди повреждает пораженные клетки и ограничивает их задачи и функции.
Симптомы, недуги и признаки
При болезни Вильсона могут возникать самые разные, в основном неспецифические симптомы. К ним относятся усталость, потеря аппетита, истощение, депрессия, перепады настроения, боли в животе, частые синяки или проблемы с координацией тела. То, как болезнь проявляется в отдельных случаях, зависит от того, какие органы и участки тела поражены нарушенным обменом меди.
В большинстве случаев первые симптомы заболевания появляются в возрасте от 13 до 24 лет. Однако это также может произойти значительно раньше или позже. Последствия поражения печени часто проявляются даже у молодых пациентов. Это может привести к увеличению печени, гепатиту, жировой болезни печени и, на запущенной стадии, циррозу печени.
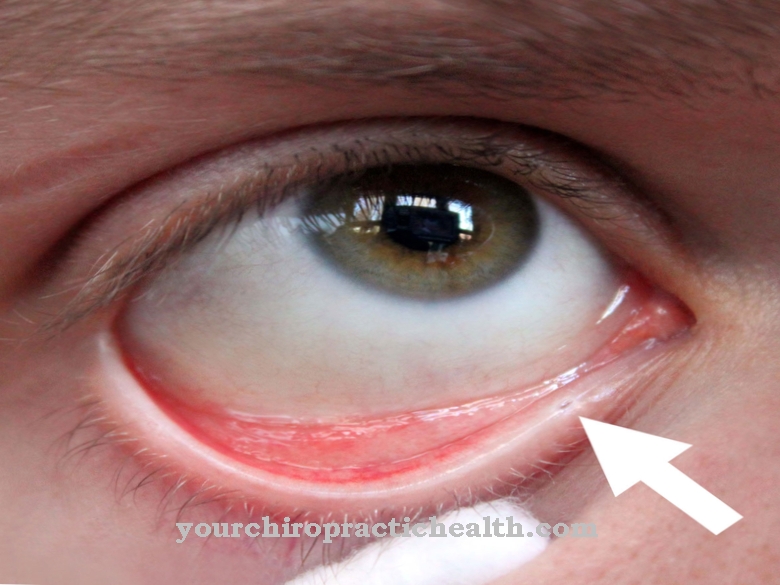
Болезнь Вильсона может привести к пожелтению кожи и слизистых оболочек (желтухе). Часто болезнь поражает и глаза. Так называемое роговичное кольцо Кайзера-Флейшера характерно для болезни Вильсона. Это заметное изменение в роговице, которое заметно по кольцу от золотисто-коричневого до зеленоватого вокруг радужки.
Ночная слепота, косоглазие и воспаление зрительного нерва также распространены. Подобно болезни Паркинсона или Хантингтона, часто возникают неврологические симптомы, такие как жесткость мышц, неконтролируемые мышечные движения, тремор, медленные движения, эпилептические припадки, а также нарушения письма и речи.
Диагностика и курс
Общее различие проводится между Болезнь Вильсона между юношеским типом, при котором болезнь начинается в возрасте от 5 до 20 лет и, если его не лечить, быстро прогрессирует до смерти, и взрослым типом, при котором болезнь Вильсона диагностируется только в возрасте от 20 до 40 лет, и более медленным Курс отмечен.
В детстве окончательному диагнозу часто предшествуют печеночные симптомы (желудочно-кишечные расстройства, поражение печени). В зрелом возрасте первые симптомы появляются в основном из-за неврологического дефицита (нарушения речи и глотания, тремор) и психических отклонений (психоз, расстройство поведения).
Клиническая картина часто проявляется относительно рано при заболеваниях печени. У пациентов с неврологическими симптомами при офтальмологическом обследовании с помощью щелевой лампы часто выявляется роговичное кольцо Кайзера-Флейшера, вызванное отложениями меди в глазу. Окончательный диагноз ставится с помощью анализов крови, в которых исследуется метаболизм меди.
Если наблюдается низкий уровень церулоплазмина в сыворотке крови в сочетании с повышенным уровнем экскреции меди с мочой, болезнь Вильсона считается подтвержденной. Дополнительная безопасность достигается благодаря внутривенному тестированию на медь, стресс-тесту на пеницилламин и генетическому тестированию.
осложнения
Болезнь Вильсона вызывает у пациента различные жалобы и ограничения. Однако в большинстве случаев болезнь негативно влияет на мозг, печень и глаза. Пострадавшие страдают в основном ожирением печени и, следовательно, циррозом печени по мере прогрессирования заболевания.
Присутствует тремор рук, общая слабость и забывчивость. Повседневная жизнь пациента существенно ограничена болезнью Вильсона. Ночью пациенты почти ничего не видят, хотя нарушения зрения могут проявляться и днем. Эти жалобы часто приводят к психологическим жалобам и депрессии.
Заболевание также может привести к нарушению поведения. Кроме того, возникают трудности с глотанием, которые значительно затрудняют нормальный прием жидкости и пищи. Заболевание также негативно сказывается на координации и ориентации пострадавшего.
Лечение болезни сравнительно легко проводится с помощью различных препаратов. Особых осложнений нет, симптомы могут быть ограничены. Успешное лечение болезни Вильсона также не приводит к сокращению продолжительности жизни.
Когда нужно идти к врачу?
Признаки болезни Вильсона разнообразны и затрагивают разные области. Если есть физические жалобы, такие как боль в животе, общее недомогание или снижение работоспособности, необходимо обратиться к врачу. Если наблюдается припухлость верхней части тела, изменения дыхательной активности или развитие шума во время пищеварения, это нарушение, которое необходимо исследовать и устранить. Изменения внешнего вида кожи, появление прыщиков или образование синяков - признаки уже имеющегося заболевания. Если физические движения больше не могут быть скоординированы, как обычно, пострадавшему требуется медицинская помощь. Для выяснения причины требуются различные тесты.
Если помимо физических нарушений есть еще и эмоциональные или психические нагрузки, рекомендуется также визит к врачу. Если есть заметные колебания настроения, агрессивное поведение или уход от общественной жизни, врач должен быть проинформирован о наблюдениях. Если речь идет о депрессивных состояниях, потере самочувствия, а также об общей радости жизни, необходимы действия. Если симптомы сохраняются в течение нескольких недель или месяцев, следует проконсультироваться с врачом или терапевтом. Если ежедневные обязанности больше не могут быть выполнены из-за жалоб, необходимо принять срочные меры.
Лечение и терапия
Чтобы противодействовать отложению меди, в каждой форме терапии есть Болезнь Вильсона цель удаления меди из тела и удаления накопленной меди. Поскольку болезнь Вильсона основана на генетическом дефекте, необходима последовательная и, прежде всего, пожизненная терапия.
Заболевание нельзя вылечить, но можно лечить с помощью подходящих терапевтических подходов. Нельзя прекращать существующую терапию и во время беременности, так как это может привести к новому обострению болезни с последующим повреждением печени. Лекарства, связывающие медь, так называемые хелатирующие агенты, служат для удаления накопленной меди или для поддержания сбалансированного баланса меди.
Часто используются D-пеницилламин, триентин или тетратиомолибдат аммония. Лечение солями цинка связывает медь в слизистой оболочке кишечника и предотвращает ее попадание в организм. Лечение солями цинка часто назначают в сочетании с D-пеницилламином. Следует избегать продуктов с высоким содержанием меди (шоколад, цельнозерновые продукты, грибы), придерживаясь диеты с низким содержанием меди.
Полезными сопутствующими мерами являются прием витамина Е и избегание контакта с медью (посуда, медные водопроводные трубы). Если в результате болезни уже имеется серьезное повреждение печени, трансплантация печени является последней формой лечения. Процедура сопряжена с множеством рисков и требует пожизненной иммуносупрессии. Инновационные варианты лечения, такие как пересадка клеток печени, уже проходят испытания в экспериментах на животных.
Прогноз и прогноз
Если ее не лечить, болезнь Вильсона всегда заканчивается летальным исходом. Смерть обычно наступает от печеночной или почечной недостаточности и может наступить в течение двух-семи лет. Это вероятно, если состояние проявляется в раннем детстве. Другое течение, которое в основном связано с неврологическим поражением, может привести к летальному исходу только через десятилетия. Тем не менее, уровень смертности всех больных без лечения составляет почти 100 процентов.
Если лечение начато рано, болезнь Вильсона можно почти полностью компенсировать. Нет риска повреждения от генетического заболевания, и при этом не ограничивается продолжительность жизни.Долгая и здоровая жизнь с болезнью Вильсона возможна благодаря медицинскому обслуживанию.
Даже у пациентов, которые уже получили повреждения, они частично обратимы с помощью терапии. Это относится как к недавнему повреждению нейронов, так и к повреждению печени. Симптомы могут быть улучшены примерно у трех четвертей всех пациентов. Люди, у которых проблемы с печенью в результате болезни Вильсона, лечатся лучше, чем люди с неврологическими симптомами. Однако болезнь накопления меди неизлечима и также передается по наследству. Членов семьи следует обследовать на это на ранней стадии.
профилактика
Предотвратить заболевание невозможно, потому что это генетический дефект. Клиническая картина складывается в отношениях Болезнь Вильсона желательно пройти обследование, чтобы своевременно принять лечебные меры. Если диагноз поставлен очень рано, возможные повреждения можно устранить с помощью лекарств. Родители, которые напрямую не затронуты, также могут быть носителями заболевания.
уход за выздоравливающим
В большинстве случаев пострадавшим доступно лишь несколько и только ограниченные меры прямого наблюдения. Поэтому в идеале заинтересованное лицо должно обратиться к врачу на ранней стадии, чтобы не возникло дальнейших осложнений и жалоб. Как правило, чем раньше обратиться к врачу, тем лучше будет дальнейшее течение болезни.
Из-за генетического происхождения заболевания полностью вылечить его невозможно. Поэтому пострадавшим следует обратиться за генетическим тестированием и за советом, если они хотят иметь детей, чтобы предотвратить повторение болезни. Большинство пациентов обычно полагаются на различные лекарства.
Заинтересованное лицо должно всегда соблюдать предписанную дозировку и регулярный прием, чтобы облегчить симптомы надолго и правильно. Если что-то неясно или у вас есть вопросы, всегда сначала проконсультируйтесь с врачом. Более того, люди, страдающие болезнью Вильсона, всегда зависят от регулярных проверок и осмотров врача. Если в жизни пострадавшего должна быть операция, обязательно нужно упомянуть болезнь.
Ты можешь сделать это сам
Первичная потребность людей с болезнью Вильсона - изменить свой рацион. Целью лечения является удаление меди из организма. Этого можно достичь с помощью соответствующей диеты, богатой движущими веществами. Хорошо зарекомендовали себя обычные продукты для пищеварения, такие как банан и спаржа, а также специальные мочегонные чаи из аптек. В общем, больным следует много пить, в идеале минеральную воду, травяные чаи или спритцеры.
Кроме того, необходимо принимать препараты, связывающие медь. Эти хелатирующие агенты могут вызывать различные побочные эффекты и взаимодействия, поэтому во время терапии следует регулярно консультироваться с врачом.
Если уже имеется серьезное повреждение печени, необходима пересадка печени. После такой операции пострадавшему необходим отдых и постельный режим. Здесь также необходимы регулярные визиты к врачу. Обычно также необходимо медикаментозное лечение. Терапия должна регулярно адаптироваться к конституции пациента.
Поскольку тяжелое течение также представляет собой огромное эмоциональное бремя, пострадавшему обычно требуется терапевтическая поддержка. При желании психолог может также установить контакт с другими пострадавшими людьми или группой самопомощи и таким образом поддержать пациента в борьбе с болезнью.














.jpg)