В ахалазия это очень редкое заболевание, которое может вызвать у человека множество жалоб. Об ахалазии врач говорит, когда возникает нарушение полых органов с окклюзионной функцией.
Что такое ахалазия?

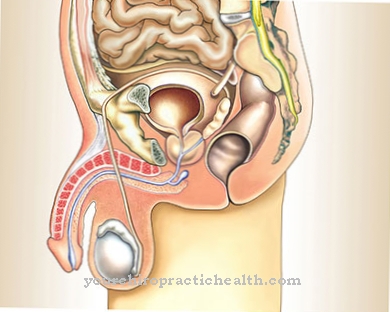
Термин ахалазия используется для описания нарушения прохождения пищи по пищеводу. Заболевание проявляется в первую очередь через нарушения глотания, которые обычно усугубляются по мере прогрессирования болезни. По этой причине ахалазия делится на три стадии: стадия I (гипомотильная форма), стадия II (гипомотильная форма) и стадия III (амотильная форма).
По частоте заболевание встречается очень редко. Только у 1 из 100 000 человек развивается ахалия. Это не определяется возрастом и полом. Теоретически этим заболеванием может страдать любой человек в возрасте от 20 до 40 лет.
причины
Причины заболевания пока назвать нельзя. Медицина делит заболевание на первичную и вторичную ахалазию. Однако считается, что это аутоиммунное заболевание. Например, у некоторых пациентов с первичной ахалазией могут быть обнаружены определенные антитела, которые отрицательно влияют на вегетативную нервную систему.
Также предполагается, что возбудители, такие как вирусы кори, вирусы ветряной оспы или вирусы папилломы человека, являются возможными причинами заболевания. Наследственные и психологические факторы также могут сыграть свою роль. В целом, дегенерация нервных клеток в миэнтериальном сплетении Ауэрбаха является причиной дисфункции пищевода. Воспалительные реакции часто способствуют дегенерации.
Вторичная ахалазия может быть результатом карциномы или болезни Шагаса, распространенной в тропиках. Гастроэнтерит и различные другие заболевания пищеварительного тракта также могут быть причиной вторичной ахалазии.
Здесь вы можете найти свое лекарство
➔ Лекарства от изжоги и вздутия животаСимптомы, недуги и признаки
Нарушение функции пищевода может вызвать множество симптомов. Типичны нарушения глотания и боли в пищеводе. Иногда боль распространяется в грудную клетку и приводит к усилению дискомфорта. Ахалазия также приводит к отрыжке непереваренной пищей, что связано с изжогой и тошнотой.
Сначала болезнь вызывает легкие затруднения глотания, особенно при употреблении твердой пищи: у больного возникает ощущение, что пища застряла в горле. По мере прогрессирования болезни больным становится трудно принимать жидкую пищу. Это может привести к появлению симптомов дефицита, которые проявляются в виде головокружения и утомляемости.
Кроме того, остатки пищи могут попадать в дыхательные пути и вызывать другие симптомы, например пневмонию. Часто функциональное нарушение пищевода проявляется непроизвольной, чаще всего спазматической болью за грудиной, напоминающей проблемы с сердцем. В конечном итоге ахалазия приводит к потере веса.
Внешне заболевание проявляется в первую очередь характерными симптомами - бледностью кожи, впалыми глазницами и повышенным потоотделением. Голос пострадавшего обычно хриплый и хриплый, что может создавать впечатление простуды. В тяжелых случаях может наблюдаться временная потеря голоса.
Диагностика и курс
Диагностика ахалазии обычно проводится на ранних стадиях с помощью измерения давления (манометрии), которое проводится на нескольких участках пищевода. Таким образом можно определить недостаточное раскрытие (расслабление) нижнего сфинктера пищевода.
Кроме того, обычно наблюдается нарушение насосной функции пищевода. На поздних стадиях заболевания пациенту назначают бариевую кашу (контрастную кашу для проглатывания). Затем результаты могут быть сделаны с помощью рентгенологического исследования. Регулярная диагностика также включает эндоскопию верхних отделов пищеварительного тракта или гастроскопию, чтобы исключить другие причины заболевания.
Заболевание обычно проходит все три стадии. Гипермобильная форма ахалазии характеризуется тем, что пищевод остается функциональным. Тем не менее, он пытается перекачивать, преодолевая высокое давление в нижнем сфинктере - входе в желудок - и работает сверхактивно.Если болезнь переходит в гипомотильную форму, мышцы пищевода становятся вялыми, что связано с расширением пищевода. При амтильной форме, конечной стадии заболевания, пищевод, так сказать, неполноценен и свисает вялой мышцей в верхней части груди.
Часто у пораженных пациентов наблюдается значительная потеря веса из-за значительных затруднений при глотании по мере прогрессирования болезни. Общее течение ахалазии обычно очень разное и может быть очень быстрым или даже ползучим. Лечение важно в обоих случаях, иначе ситуация ухудшится.
осложнения
Ахалазия может вызвать множество осложнений. Если лечение не проводится или слишком поздно, пищевод изначально расширяется. В крайних случаях это может привести к так называемому мегаэзофагу. Химус больше не может попадать в желудок, и возникают воспаления и другие осложнения.
Для мегаэзофагуса характерны усиленная отрыжка, сухой кашель, охриплость голоса и в дальнейшем пневмония. Сама по себе ахалазия также увеличивает риск рака пищевода и его индивидуальных последствий. Комплексное лечение может значительно снизить риск таких осложнений, но трудности с глотанием часто сохраняются годами.
Это создает значительную нагрузку на все горло, что может привести к инфекциям и боли во время еды, а также к перегрузке иммунной системы. В менее тяжелых случаях перегрузка иммунной системы может привести к усталости и утомлению; в тяжелых случаях от него развиваются хронические заболевания и необратимые поражения внутренних органов. При лечении ахалазии возможны аллергические реакции, воспаления и другие типичные осложнения, но обычно симптомы облегчаются без осложнений.
Когда нужно идти к врачу?
При подозрении на ахалазию в любом случае требуется консультация врача. Посещение врача особенно срочно, если типичные симптомы и признаки сохраняются в течение длительного периода времени, а их интенсивность и продолжительность с течением времени увеличиваются. Итак, при постоянном похудании или постоянной отрыжке нужно быстро обратиться к врачу. Если добавляются такие симптомы, как сухой кашель, охриплость голоса и боль в горле, возможно, уже существует так называемый мегаэзофагус, который необходимо лечить немедленно.
Боль во время еды и инфекции во рту и горле указывают на то, что ахалазия уже находится в запущенной стадии. В этом случае нужно как можно скорее обследоваться у врача, чтобы избежать хронического развития болезни. В общем, ахалазию всегда необходимо прояснять и лечить медикаментами. Поэтому при первом подозрении на серьезное заболевание необходимо обратиться к врачу. Пациентам из группы риска следует немедленно обратиться к специалисту для выяснения любых явных симптомов.
Врачи и терапевты в вашем районе
Лечение и терапия
Лечение ахалазии всегда проводится с целью расширения входных ворот желудка. При этом возможны консервативные, интервенционные и хирургические методы лечения.
В случае консервативного лечения медикаментами используются средства, снижающие мышечное напряжение пищевода. Однако, поскольку использование лекарств оказывает лишь незначительное влияние на симптомы заболевания, метод консервативной терапии обычно выбирается только на стадии I заболевания и только в том случае, если пораженных пациентов невозможно лечить интервенционным или хирургическим путем.
Методы интервенционной терапии включают баллонную дилатацию и инъекции ботулотоксина (БТК). Оба метода лечения проводятся с помощью гастроскопии и поэтому не требуют операции. При баллонной дилатации баллон вводится до суженного входа в желудок и там как бы «надувается». Однако при таком методе лечения также существует риск того, что многие или даже все слои пищевода будут разрушены. Эта процедура также может вызвать опасное для жизни воспаление. Лечение обычно следует повторить примерно через один-пять лет.
Введение ботулинического токсина стало стандартным лечением. В этом случае во входное отверстие желудка вводится средство, расслабляющее мышцу. В краткосрочной и среднесрочной перспективе терапевтические успехи определенно положительны, но еще не в долгосрочной перспективе.
Расщепление мышц - миотомия Геллера - зарекомендовала себя как хирургический метод лечения. Как правило, применяется так называемая «открытая» хирургическая процедура - разрез брюшной полости. При разрезе брюшной полости долгосрочные результаты обычно лучше, чем при более щадящей лапароскопической технике. Операция на мышцах входного отверстия желудка обычно является наиболее успешным методом лечения в долгосрочной перспективе.
Прогноз и прогноз
Ахалазия - хроническое заболевание, при котором самопроизвольное исцеление исключено. Если болезнь не лечить, типичные трудности с глотанием обычно усиливаются. На более позднем этапе болезни пищевод постепенно расширяется, что в конечном итоге может привести к мегаэзофагу и тяжелым заболеваниям легких и пищевода.
Однако, если диагноз и лечение проводятся на ранних стадиях ахалазии, прогноз положительный. С помощью современных лекарств и терапевтических средств симптомы обычно можно в значительной степени облегчить. Операция может предотвратить ослабление пищевода и значительно облегчить симптомы. В лучшем случае ахалазия не прогрессирует после успешного лечения или, по крайней мере, ее можно хорошо контролировать с помощью терапевтических мер и различных препаратов.
Поскольку генетические факторы ответственны за развитие ахалазии, иногда можно провести дородовое обследование. Это означает, что ахалазию можно лечить вскоре после рождения. Больным младенцам и детям младшего возраста предстоит хирургическое вмешательство на пищеводе, и в большинстве случаев они полностью выздоравливают.
Здесь вы можете найти свое лекарство
➔ Лекарства от изжоги и вздутия животапрофилактика
Поскольку точная причина ахалазии еще не установлена, не известно ни одной эффективной профилактики. Однако, отказавшись от никотина и алкоголя, можно избежать таких побочных эффектов, как эзофагит. В общем, врачи также рекомендуют регулярное последующее наблюдение с помощью эндоскопии после успешного лечения ахалазии. Это единственный способ определить возможные поздние эффекты, такие как рак пищевода, на ранних стадиях.
уход за выздоравливающим
Как правило, реабилитация после ахалазии невозможна. Заболевание должен лечить врач, так как оно не лечит само по себе и обычно симптомы ухудшаются. Пациент в основном зависит от приема лекарств.
Их следует принимать регулярно, хотя следует также учитывать взаимодействие с другими лекарствами. Заинтересованное лицо также должно по возможности избегать приема никотина и алкоголя. В целом здоровый образ жизни при правильном питании положительно влияет на дальнейшее течение болезни.
Нередко ахалазия лечится хирургическим путем. Пострадавший должен после процедуры отдохнуть и позаботиться о теле. При этом следует избегать физических нагрузок или занятий спортом. Кроме того, следует щадить желудок пациента.
Не ешьте жирную пищу. Поскольку в некоторых случаях ахалазия также может привести к раку пищевода, пациенту следует регулярно проходить обследование. Кроме того, может быть полезен контакт с другими больными ахалазией, где можно обсудить стимулирующую информацию.
Ты можешь сделать это сам
Пациенты, страдающие ахалазией, страдают от множества жалоб на здоровье, большинство из которых проявляется в приеме пищи и пищеварении. Типичные проблемы с приемом пищи, такие как затруднение глотания и частая отрыжка, можно облегчить с помощью лекарственных средств.
Пациент принимает это, например, перед едой, при этом регулярный прием лекарства всегда должен согласовываться с ответственным специалистом. Также часто бывает полезно, если пациент направляет все свое внимание на еду и глотание во время еды. Это облегчает решение проблем с глотанием и снижает риск таких осложнений, как тяжелое глотание.
Чувство сытости, характерное для ахалазии, особенно после еды, частично уменьшается при выборе подходящей пищи. Однако в этом контексте пациенты могут одновременно придерживаться более здорового стиля питания. Кроме того, человек сокращает количество продуктов, которые часто вызывают чувство сытости после еды, например, очень жирной пищи.
С другой стороны, при ахалазии есть риск непреднамеренной потери веса из-за нарушения приема пищи. В этом случае пациент придерживается меню, составленного врачом или профессиональным диетологом, чтобы обеспечить достаточное потребление энергии.



.jpg)
.jpg)



.jpg)




.jpg)
.jpg)